サルコペニア・フレイルとは?介護予防との関係と日常ケアでできることを解説
「最近、足腰が弱ってきた」「食事量が減って体重が落ちてきた」「外出することが減り、家にこもりがちになった」——こうした変化は単なる「老化」ではなく、「サルコペニア」や「フレイル」と呼ばれる状態のサインである可能性があります。
これらは適切に対処することで改善・予防が可能であり、介護が必要な状態になることを防ぐ「介護予防」と深く結びついています。この記事では、サルコペニアとフレイルの意味・違い・原因・アセスメント方法・介護職員が日常ケアの中でできる予防と支援のポイントを実務目線で解説します。
サルコペニアとは
サルコペニアとは、加齢や疾患・活動量の低下などによって全身の筋肉量が減少し、筋力や身体機能が低下した状態のことです。ギリシャ語で「筋肉」を意味する「sarx(サルクス)」と「喪失」を意味する「penia(ペニア)」を組み合わせた造語で、2010年に国際的な定義が確立されました。
筋肉量は40歳代から徐々に減少し始め、70歳以降は加速度的に低下するとされています。サルコペニアが進行すると、歩行速度の低下・転倒リスクの増大・日常生活動作(ADL)の低下・要介護状態への移行リスクが高まります。
サルコペニアの原因
| 種類 | 主な原因 |
|---|---|
| 一次性サルコペニア(加齢性) | 加齢そのものによる筋肉量・筋力の低下。明らかな疾患がなくても起こる |
| 二次性サルコペニア(活動性低下) | 長期臥床・不動・廃用による筋力低下 |
| 二次性サルコペニア(疾患性) | 心不全・呼吸器疾患・糖尿病・悪性腫瘍などの慢性疾患による筋肉の消耗 |
| 二次性サルコペニア(栄養性) | 低栄養・たんぱく質摂取不足による筋肉合成の低下 |
サルコペニアの主な症状・サイン
介護現場で気づくことのできるサルコペニアのサインとして、歩くスピードが遅くなった・つまずきや転倒が増えた・椅子からの立ち上がりに時間がかかるようになった・握力が低下した・体重が減少してきた・ふくらはぎが細くなったなどが挙げられます。これらの変化に気づいたら、早めに看護師やリハビリ職に報告することが重要です。
フレイルとは
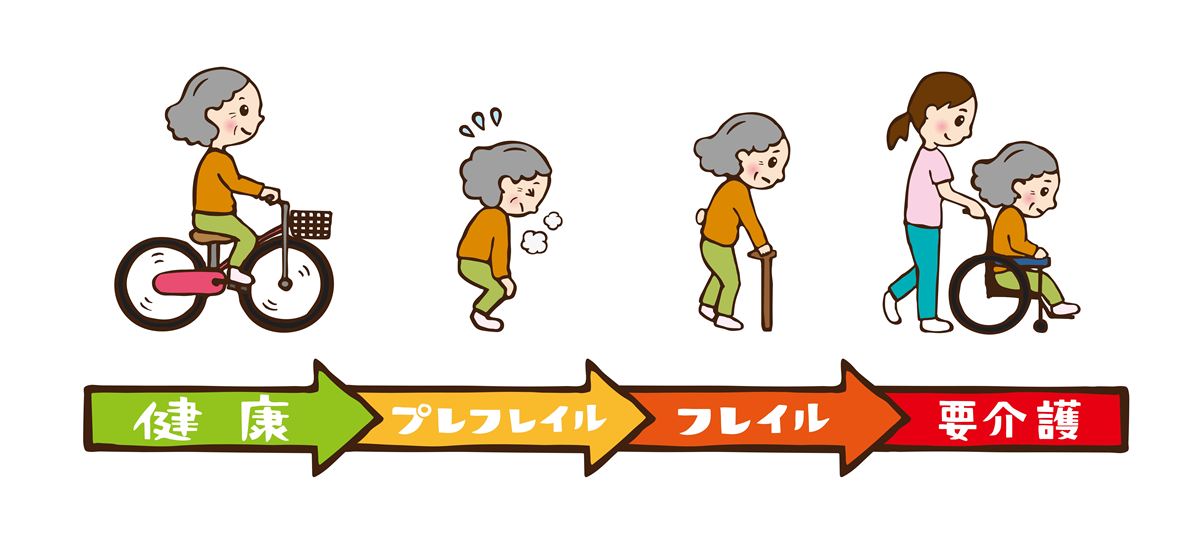
フレイルとは、加齢によって心身の活力が低下し、健康な状態と要介護状態の中間にある「虚弱」な状態のことです。英語の「Frailty(フレイルティ)」を日本語に訳した言葉で、日本老年医学会が2014年に提唱しました。
フレイルはまだ要介護状態ではありませんが、適切な介入がなければ要介護状態へ移行するリスクが高い状態です。一方で、早期に気づいて適切な支援を行えば、健康な状態への回復も十分に可能という点がフレイルの重要な特徴です。
フレイルの3つの側面
フレイルは身体的な問題だけでなく、精神・心理的側面と社会的側面も含めた概念です。
| 側面 | 内容 | 具体的な状態の例 |
|---|---|---|
| 身体的フレイル | 筋力・体力・身体機能の低下 | 歩行速度の低下・疲れやすい・体重減少・握力低下・活動量の減少 |
| 精神・心理的フレイル | 認知機能の低下・うつ・意欲の低下 | 物忘れが増えた・気力がわかない・何事にも興味が持てない |
| 社会的フレイル | 社会とのつながりの希薄化・孤立 | 外出しなくなった・人との交流が減った・閉じこもりがちになった |
フレイルの診断基準(Friedの基準)
フレイルの評価には、Fried(フリード)らが提唱した以下の5項目が広く使われています。
| 評価項目 | 具体的な基準 |
|---|---|
| 体重減少 | 意図しない体重減少(年間4.5kg以上または体重の5%以上) |
| 疲労感 | 「何をするのも疲れた」という自覚がある |
| 活動量の低下 | 身体活動量が低下している |
| 歩行速度の低下 | 通常歩行速度が遅くなっている(毎秒1.0m未満が目安) |
| 握力の低下 | 握力が低下している(男性26kg未満、女性18kg未満が目安) |
3項目以上に該当する場合がフレイル、1〜2項目に該当する場合がプレフレイル(フレイルの前段階)と判断されます。介護職員がこれらの項目を日常観察の視点として持つことで、フレイルの早期気づきにつながります。
サルコペニアとフレイルの関係
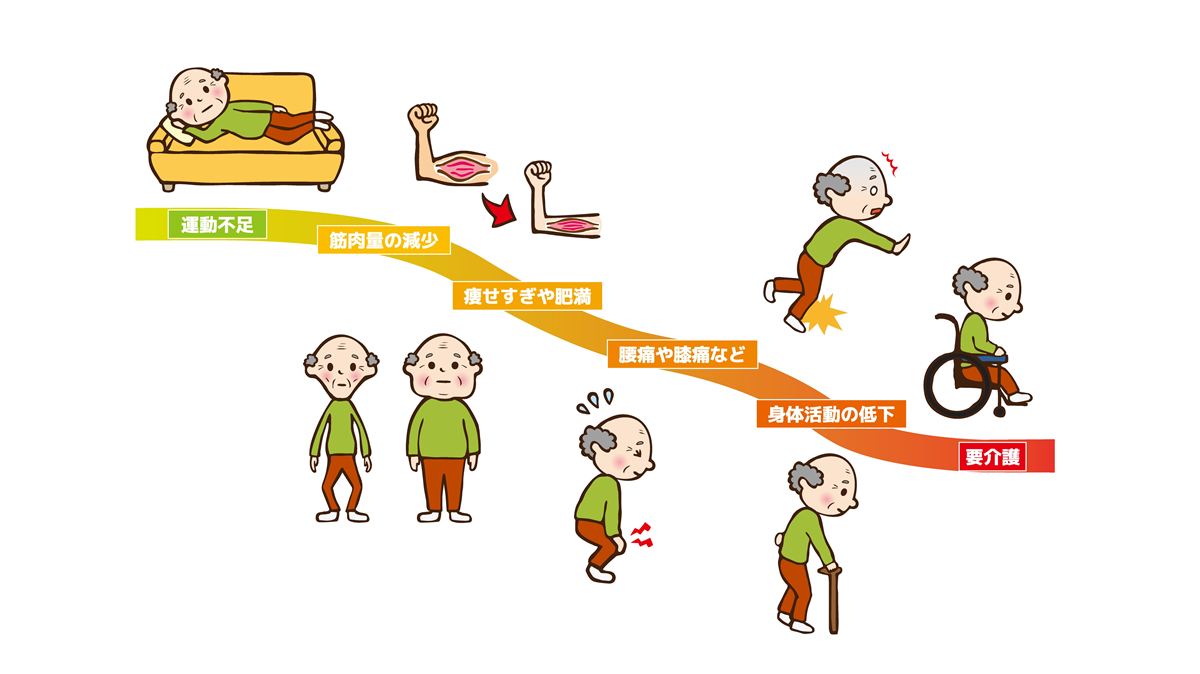
サルコペニアとフレイルは密接に関連しています。サルコペニアによる筋肉量・筋力の低下は、フレイルの身体的側面の中心的な要因です。筋力が低下すると活動量が減り、活動量が減るとさらに筋肉が落ちるという悪循環が生じます。また筋力低下は疲れやすさ・外出意欲の低下・社会的孤立へとつながり、身体的フレイルから精神・社会的フレイルへと広がっていきます。
この悪循環を「フレイルサイクル」と呼びます。低栄養→筋力低下→活動量低下→エネルギー消費の減少→食欲低下→さらなる低栄養という連鎖がフレイルを加速させます。どこかの段階で介入し、この連鎖を断ち切ることが介護予防の核心です。
口腔フレイルについて
近年注目されているのが「口腔フレイル」です。口腔機能の低下(噛む力の低下・飲み込む力の低下・滑舌の悪化・口の渇きなど)がフレイルおよびサルコペニアの入口になることが明らかになっています。
口腔機能が低下すると食べにくい・飲み込みにくいという状況が生じ、食事量・たんぱく質摂取量が減少します。その結果、低栄養と筋肉量の低下が促進されます。また口腔機能の低下は誤嚥性肺炎のリスク増大にも直結します。
介護職員が日々の口腔ケアを丁寧に行うこと、「最近食べるのが遅くなった」「むせることが増えた」「話し方が変わった」といった変化を早期に察知して報告することが、口腔フレイルの予防につながります。
ロコモティブシンドロームとの違い
サルコペニア・フレイルと並んで耳にする言葉に「ロコモティブシンドローム(ロコモ)」があります。ロコモは骨・関節・筋肉などの運動器の障害によって移動機能が低下した状態であり、日本整形外科学会が提唱した概念です。
サルコペニアが「筋肉量・筋力の低下」に焦点を当てているのに対し、ロコモは「運動器全体(骨・関節・筋肉)の障害」に焦点を当てている点が異なります。フレイルはより広い概念で、身体・精神・社会的側面を含みます。これらは互いに重なり合いながら、要介護状態への移行リスクを高める状態として共通しています。
介護予防との関係
介護保険制度における介護予防とは、要介護状態の発生をできる限り防ぎ、すでに要支援・要介護状態にある人の悪化を防ぐための取り組みです。サルコペニアとフレイルはともに、要介護状態への移行リスクを高める主要な要因であるため、介護予防の観点から非常に重視されています。
特に地域支援事業における通いの場・介護予防教室・フレイル健診などは、フレイルの早期発見と介入を目的とした取り組みです。介護施設・通所事業所でも、利用者のフレイル・サルコペニアの状態を把握し、個別の介護計画に予防・改善のための支援を組み込むことが求められます。
予防と改善のための日常ケア
栄養管理・食事支援
サルコペニア・フレイルの予防において最も基本となるのが十分な栄養摂取、とりわけたんぱく質の摂取です。筋肉の材料となるたんぱく質が不足すると、運動をしても筋肉がつきにくくなります。肉・魚・卵・大豆製品・乳製品などのたんぱく質源を毎食バランスよく摂ることが重要です。
食事量が減っている利用者に対しては、少量でも栄養価の高い食品・補助食品(栄養補助飲料など)を取り入れることを栄養士・看護師と相談します。食欲低下の原因(口腔の問題・便秘・薬の副作用・うつ・孤食など)を探り、原因に応じた対応を行うことも大切です。
運動・身体活動の促進
筋力低下を予防・改善するためには、日常生活の中で身体を動かす機会を増やすことが重要です。理学療法士・作業療法士と連携した個別の機能訓練プログラムが最も効果的ですが、介護職員が日常の関わりの中でできることも多くあります。
離床時間を増やす・車いすから椅子への移乗を促す・ベッドの上でのストレッチや足踏みを取り入れる・歩ける利用者は歩行を促す・座位での体操に参加してもらうなど、「動かない時間を減らす」視点で日常ケアを組み立てることが筋力維持につながります。
口腔ケアの徹底
口腔フレイルの予防として、毎食後の口腔ケアを丁寧に行うことは介護職員が直接できる重要な取り組みです。口腔内の清潔を保つだけでなく、舌の動き・噛む力・飲み込む力を日々観察し、変化があれば歯科衛生士・言語聴覚士・看護師に報告します。
社会参加・交流の促進
社会的フレイルの予防として、利用者が他者と関わる機会・楽しめる活動への参加を促すことも介護職員の大切な役割です。レクリエーション・体操・趣味活動・他の利用者との会話など、「人とつながる時間」を日常の中に確保することが意欲・活力の維持につながります。
まとめ
サルコペニアは筋肉量・筋力の低下、フレイルは身体・精神・社会的側面を含む虚弱状態であり、どちらも要介護状態への移行リスクを高める重要な概念です。しかし早期に気づいて適切な支援を行うことで、改善・回復の可能性があることが大きな希望です。
介護職員は「いつもと違う」変化——歩行の遅さ・食事量の低下・外出意欲の減少・口腔機能の変化——を日常ケアの中で敏感に察知し、多職種と連携して予防・改善の取り組みにつなげることが、利用者の自立した生活を長く支える最も大切な実践です。
参考記事
2024年・2025年・2026年
介護保険・介護報酬改定の情報
令和8年度(2026年)障害福祉サービス等報酬改定の概要と変更点まとめ
令和6年~8年 地域区分(介護)区市町村の等級一覧(2024年4月~)
介護保険区分支給限度基準額一覧(要支援・要介護)
令和8年(2026年)介護報酬改定
- 令和8年度介護報酬改定 介護職員の給与を最大月1.9万円賃上げの内容
- 令和8年度版「介護職員等処遇改善加算」算定要件・配分ルール・計算方法
- 国保中央会運用「LIFE」2026年5月11日〜7月31日に移行作業しないと加算の継続算定できない
令和8年(2026年)介護報酬改定後の介護保険サービスごとの介護報酬・単位数
介護保険の居宅サービス介護給付費単位数(対象:要介護)
- 居宅介護支援費 2026年6月からの介護報酬・単位数一覧
- 訪問介護費 2026年6月からの介護報酬・単位数一覧
- 訪問看護費 2026年6月からの介護報酬・単位数一覧
- 訪問リハビリテーション費 2026年6月からの介護報酬・単位数一覧
- 通所介護費(デイサービス) 2026年6月からの介護報酬・単位数一覧
- 通所リハビリテーション費(デイケア) 2026年6月からの介護報酬・単位数一覧
- 短期入所生活介護費(ショートステイ) 2026年6月からの介護報酬・単位数一覧
- 居宅療養管理指導費 2026年6月からの介護報酬・単位数一覧
- 福祉用具貸与費 2026年6月からの介護報酬・単位数一覧
地域密着型サービスの単位数改定内容
- 地域密着型通所介護費(小規模デイサービス) 2026年6月からの介護報酬・単位数一覧
- 認知症対応型共同生活介護費(認知症グループホーム) 2026年6月からの介護報酬・単位数一覧
- 小規模多機能型居宅介護費 2026年6月からの介護報酬・単位数一覧
介護予防サービス(対象:要支援)
- 介護予防支援費 2026年6月からの介護報酬・単位数一覧
- 介護予防訪問看護費 2026年6月からの介護報酬・単位数一覧
- 介護予防居宅療養管理指導費 2026年6月からの介護報酬・単位数一覧
- 介護予防短期入所生活介護費 2026年6月からの介護報酬・単位数一覧
2026年(令和8年度)・2024年 介護報酬改定で特徴的な加算・制度
- 介護施設の協力医療機関とは?【2027年4月に義務化】
- 協力医療機関連携加算とは?単位数・算定要件・厚労省Q&A
- 高齢者虐待防止措置未実施減算の算定要件
- 【2026年版】科学的介護情報システム「LIFE」とは
- 個別機能訓練加算(Ⅰ)サービス種別ごとの単位数・算定要件
利用者負担軽減の仕組みの改定
補足給付(負担限度額認定)に関わる見直しは、以下のとおりです。
令和6年8月1日施行 基準費用額の見直し
令和7年8月1日施行 多床室の室料負担