たん吸引で介護職員ができること・できないこと
介護の現場では、自力でたんを出すことができない利用者に対してたん吸引が必要になる場面があります。かつては医師や看護師しか行えない医行為とされていましたが、2012年(平成24年)の法改正により、一定の条件を満たした介護職員も行うことができるようになりました。
しかし「どの範囲まで行えるのか」「どんな研修を受ければいいのか」が曖昧なまま現場に出ている介護職員も少なくありません。この記事では、たん吸引において介護職員ができること・できないことを整理し、必要な研修や看護師に引き継ぐべきタイミングについて解説します。
たん吸引とは
たん吸引(喀痰吸引)とは、気道内に貯留したたん(痰)や唾液、分泌物などを専用の吸引器とカテーテルを用いて体外に排出する処置です。
健康な人は咳をすることで自力でたんを排出できますが、筋力の低下した高齢者や、ALS(筋萎縮性側索硬化症)などの神経疾患を持つ方、気管切開をしている方などは、自力での排痰が難しく、たんが気道に溜まったままになると呼吸困難や誤嚥性肺炎のリスクが高まります。たん吸引はこうした利用者の呼吸を支える重要なケアです。
たん吸引の種類
| 種類 | 対象部位 | 概要 |
|---|---|---|
| 口腔内吸引 | 口の中(咽頭より手前) | 口腔内に溜まったたんや唾液をカテーテルで吸引する |
| 鼻腔内吸引 | 鼻の中(咽頭より手前) | 鼻腔内に溜まったたんをカテーテルで吸引する |
| 気管カニューレ内吸引 | 気管切開部のカニューレ内 | 気管切開をしている利用者のカニューレ内のたんを吸引する |
介護職員がたん吸引を行える根拠
2012年4月に施行された「社会福祉士及び介護福祉士法」の改正により、一定の研修を修了し、医師の指示のもとで行う場合に限り、介護職員もたん吸引を行うことが法律上認められるようになりました。それ以前は原則として医師・看護師にしか認められていませんでした。
ただし、この法改正はあくまで「一定の条件を満たした場合に限り認める」という内容であり、誰でも自由に行えるようになったわけではありません。
介護職員がたん吸引を行うためには、後述する研修の修了と、事業所・本人の登録・届出が必要です。
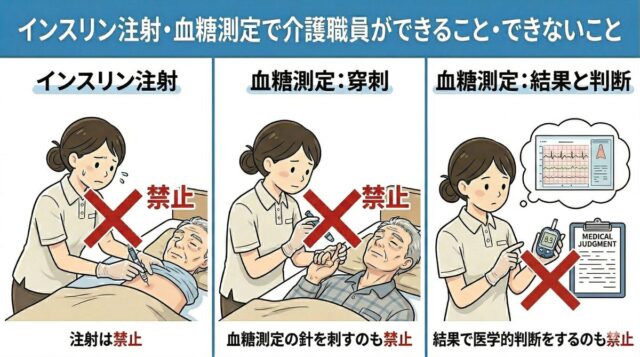
介護職員ができること
介護職員がたん吸引を行える範囲は、研修の種類によって異なります。いずれの場合も、医師の指示および看護師との連携のもとで行うことが前提であり、介護職員が単独で判断して実施するものではありません。
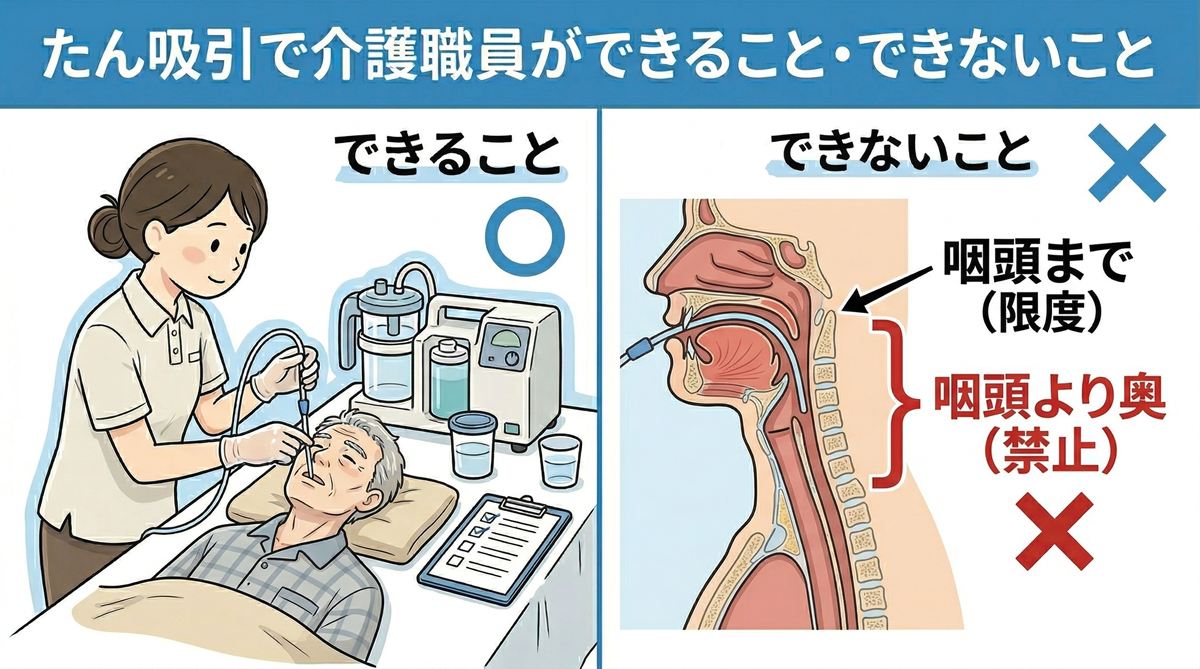
口腔内吸引(咽頭の手前まで)
口腔内のたんや唾液を、咽頭より手前の範囲で吸引することができます。カテーテルを口から挿入し、見える範囲・届く範囲でたんを吸い取る方法です。咽頭より奥(喉頭・気管)への挿入は介護職員には認められていません。
鼻腔内吸引(咽頭の手前まで)
鼻腔内のたんを、咽頭より手前の範囲で吸引することができます。口腔内吸引と同様に、カテーテルを深く挿入して咽頭より奥に進めることは認められていません。
気管カニューレ内吸引
気管切開をしている利用者のカニューレ(気管に挿入されたチューブ)の内側に限って吸引を行うことができます。ただしこれは研修の第1号研修・第2号研修を修了した介護職員に限られ、第3号研修(特定の利用者のみを対象とした研修)では対象利用者の状態に応じて判断されます。
介護職員ができることの整理
| 行為 | できる範囲 | 条件 |
|---|---|---|
| 口腔内吸引 | 咽頭より手前まで | 研修修了・医師の指示・看護師との連携 |
| 鼻腔内吸引 | 咽頭より手前まで | 研修修了・医師の指示・看護師との連携 |
| 気管カニューレ内吸引 | カニューレ内のみ | 第1号または第2号研修修了・医師の指示・看護師との連携 |
| 吸引器の準備・片付け | 制限なし | 特になし(衛生管理を徹底する) |
| 利用者の体位調整・声かけ | 制限なし | 特になし |
介護職員ができないこと
以下の行為は、研修を修了した介護職員であっても行うことができません。いずれも医師または看護師が担うべき医行為です。
| 行為 | 理由 |
|---|---|
| 咽頭より奥への吸引カテーテルの挿入 | 喉頭・気管への刺激は反射やけいれんを引き起こすリスクがあり、医学的判断が必要 |
| 気管カニューレの交換・固定 | カニューレの位置や固定は気道確保に直結する医療処置 |
| 吸引の必要性の判断(医学的な判断) | 呼吸音の聴診や全身状態の評価は看護師・医師が行うべき判断 |
| 気管切開部の創部処置 | 感染リスクの管理や創傷処置は医行為にあたる |
| 吸引圧・吸引時間の変更判断 | 利用者の状態に応じた変更は医師・看護師が指示する |
特に注意が必要なのは、「咽頭より奥への挿入」です。たんが奥にある場合でも、介護職員がカテーテルを深く挿入することは認められていません。奥のたんが気になる場合は、速やかに看護師に連絡して対応を依頼してください。
たん吸引を行うために必要な研修
介護職員がたん吸引を行うためには、「喀痰吸引等研修」を修了し、都道府県に認定特定行為業務従事者として登録されることが必要です。また、勤務する事業所が「登録特定行為事業者」として都道府県に届け出ていることも条件となります。
研修の種類と対象範囲
| 研修の種類 | 対象 | 実施できる行為の範囲 |
|---|---|---|
| 第1号研修 | 不特定多数の利用者を対象とする介護職員 | 口腔内・鼻腔内・気管カニューレ内吸引、胃ろう・腸ろうによる経管栄養 |
| 第2号研修 | 不特定多数の利用者を対象とする介護職員 | 口腔内・鼻腔内吸引(咽頭手前まで)、胃ろう・腸ろうによる経管栄養(気管カニューレ内吸引は含まない) |
| 第3号研修 | 特定の利用者のみを対象とする介護職員(在宅・施設) | 対象利用者に必要な特定の行為のみ(個別に設定) |
第1号・第2号研修はいずれも基本研修(講義・演習)と実地研修で構成されており、修了後に都道府県へ認定申請を行います。第3号研修は特定の利用者に対して必要な行為を個別に習得するもので、在宅や施設で特定の方のケアを担う職員が対象となります。
事業所の届出も必要
ここが非常に注意なすべきところなのですが、介護職員が喀痰吸引等研修を修了して、「これで私も吸引を行うことができるぞ!」と前向きに取り組もうとしても、事業所として介護職員が吸引を行うことを届け出をしていないと、行うことは認められていません。
研修を修了した介護職員個人が認定を受けるだけでなく、その介護職員が勤務する事業所が「登録特定行為事業者」として都道府県に登録・届出を行っていることが必要です。事業所が届け出ていない場合、研修を修了した介護職員であってもたん吸引を行うことはできません。
事業所として届け出るためには、安全委員会の設置や医療関係者との連携体制の整備、緊急時対応マニュアルの作成など、一定の体制整備が求められます。
看護師を呼ぶべきタイミング
たん吸引を行う介護職員にとって、「自分で対応できる範囲」と「看護師に引き継ぐべき場面」を判断することは非常に重要です。以下のような状況では、吸引を続けずに速やかに看護師に連絡してください。
| 状況 | 対応 |
|---|---|
| 吸引しても呼吸状態が改善しない | 直ちに看護師へ連絡・報告 |
| 吸引物に血液が混じっている | 吸引を中止し看護師へ報告 |
| 利用者がチアノーゼ(口唇や爪が青紫色になる)を起こしている | 直ちに看護師へ連絡・報告 |
| SpO2(酸素飽和度)が著しく低下している | 直ちに看護師へ連絡・報告 |
| 気管カニューレがずれている・抜けかかっている | 吸引を中止し直ちに看護師へ連絡 |
| 利用者が強く拒否している・苦痛が激しい | 無理に続けず看護師に相談 |
| たんの量・性状が普段と大きく異なる | 看護師へ報告・状態確認を依頼 |
たん吸引は利用者の気道に直接触れるケアであり、異常の発見が遅れると重篤な状態につながる可能性があります。「いつもと違う」と感じたら、自己判断せずに看護師へ報告することを徹底してください。
吸引実施時の基本的な注意点
たん吸引を行う際は、衛生管理と利用者への配慮を徹底することが基本です。吸引カテーテルは使用のたびに衛生的に管理し、吸引器本体の定期的な清掃・消毒も欠かせません。吸引前後は必ず手洗いまたは手指消毒を行い、手袋を着用します。
吸引は利用者にとって不快感や苦痛を伴う処置です。実施前には必ず声をかけ、同意を得てから行います。吸引中は利用者の表情・呼吸・SpO2などを観察し、苦痛が強い場合は中断する判断も必要です。吸引時間は一回につき10〜15秒程度を目安とし、必要以上に長く続けないようにします。
まとめ
たん吸引は、2012年の法改正により一定の条件を満たした介護職員も行えるようになりましたが、実施できる範囲は口腔内・鼻腔内の咽頭手前まで、および気管カニューレ内に限られています。咽頭より奥への吸引や気管カニューレの交換など、医学的判断が必要な行為は依然として医師・看護師が担うべき領域です。
介護職員がたん吸引を行うためには、喀痰吸引等研修の修了と都道府県への個人登録、さらに勤務する事業所の登録届出が必要です。研修を受けていても事業所が届け出ていなければ実施できないため、この点は必ず確認しておいてください。
日常のケアの中では、「いつもと違う」と感じた際に自己判断せず、速やかに看護師に引き継ぐ判断力を持つことが利用者の安全を守る最も重要なポイントです。
2024年4月・6月、2026年 介護報酬改定の情報
令和6年~8年 地域区分(介護)区市町村の等級一覧(2024年4月~)
介護保険区分支給限度基準額一覧(要支援・要介護)
New! 令和8年(2026年)介護報酬改定
2024年介護報酬改定後の介護保険サービスごとの介護報酬・単位数
令和6年度介護報酬改定では、4月に変更となる内容と、6月に変更になる内容があります。例えば、訪問介護費の場合、基本報酬部分は4月から、処遇改善加算等は6月から変更という2段階での変更が生じることがあります。詳細は各記事に添付している厚生労働省のサイトからご確認ください。
介護保険の居宅サービス介護給付費単位数(対象:要介護)
- 居宅介護支援費 2024年4月からの介護報酬・単位数一覧
- 訪問介護費 2024年4月/6月からの介護報酬・単位数一覧
- 訪問看護費 2024年6月からの介護報酬・単位数一覧
- 訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 通所介護費(デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 通所リハビリテーション費(デイケア) 2024年6月からの介護報酬・単位数一覧
- 短期入所生活介護費(ショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 福祉用具貸与費 2024年4月からの介護報酬・単位数一覧
地域密着型サービスの単位数改定内容
- 地域密着型通所介護費(小規模デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 認知症対応型共同生活介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 小規模多機能型居宅介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
介護予防サービス(対象・要支援)
- 介護予防支援費 2024年4月からの介護報酬・単位数一覧
- 介護予防訪問看護費 2024年6月からの介護報酬・単位数一覧
- 介護予防居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 介護予防短期入所生活介護費(要支援のショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 介護予防訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 介護予防通所リハビリテーション費 2024年6月からの介護報酬・単位数一覧
介護予防・日常生活支援総合事業費の改定内容
施設サービス等介護給付費単位数の改定内容
- 介護福祉施設サービス費(特別養護老人ホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 介護保健施設サービス費(老健) 2024年4月/6月からの介護報酬・単位数一覧
- 介護医療院費 2024年4月/6月からの介護報酬・単位数一覧
- 特定施設入居者生活介護費 2024年4月/6月からの介護報酬・単位数一覧
2024年(令和6年)介護報酬改定で特徴的な加算・制度
- 介護施設の協力医療機関とは?【2027年4月に義務化】
- 協力医療機関連連携加算とは?
- 高齢者虐待防止措置未実施減算
- 居宅介護支援の「特定事業所加算」算定要件
- 生産性向上推進体制加算の算定要件
- 見守り機器等のテクノロジーとは?
- 【2026年版】科学的介護情報システム「LIFE」とは
- 科学的介護情報システム(LIFE)厚労省Q&Aまとめ
- 個別機能訓練加算(Ⅰ)の単位数・算定要件
- 認知症チームケア推進加算の算定要件
- 2024年(令和6年)6月からの「介護職員処遇改善加算」
- 居宅ケアマネのオンラインモニタリングの条件・要件
- 認知症介護基礎研修 2024年義務化の解説
- 2025年から経営情報報告義務とは?
利用者負担軽減の仕組みの改定
補足給付(負担限度額認定)に関わる見直しは、以下のとおりです。
令和6年8月1日施行 基準費用額の見直し
令和7年8月1日施行 多床室の室料負担