高齢者の誤嚥・窒息時の緊急対応マニュアル|ハイムリック法・背部叩打法と予防策を解説
食事中に「むせている」「顔色が変わった」という場面は、介護施設や在宅介護の現場で決して珍しくありません。しかし、その状況が誤嚥による窒息であった場合、適切な対応が数分単位で生死を分けることがあります。
この記事では、高齢者に誤嚥・窒息が起きやすい原因と食べ物、発生時のリアルな症状、緊急時の対応手順(ハイムリック法・背部叩打法)、そして日頃からしておくべき備えまでを介護職員向けに実務目線でまとめます。
なぜ高齢者は誤嚥・窒息しやすいのか
嚥下(ものを飲み込む動作)は、舌・咽頭・食道の筋肉が連動して行う複雑な動作です。加齢によりこれらの筋力・反射機能が低下すると、食べ物や液体が気管に入りやすくなります。これが誤嚥です。
健康な人であれば気管に異物が入ったとき、強い咳反射によって咳き込み、気道外に排出されます。しかし高齢者は咳の力自体も弱まっていることが多く、気管に入った食べ物をうまく排出できないケースがあります。さらに認知症や脳卒中後遺症、パーキンソン病などの疾患は嚥下機能に大きな影響を与えます。
誤嚥・窒息リスクを高める主な要因
| 要因の種類 | 具体的な内容 |
|---|---|
| 加齢による機能低下 | 嚥下筋の筋力低下・咳反射の低下・唾液分泌の減少・歯の喪失 |
| 疾患・障害 | 脳卒中後遺症・パーキンソン病・認知症・ALS・頭頸部がんの術後 |
| 姿勢の問題 | 頸部が前屈していない・ベッドの角度が低すぎる・体幹が傾いている |
| 口腔内の問題 | 義歯の不具合・口腔内の乾燥・口腔ケア不足による細菌の増加 |
| 薬の影響 | 鎮静薬・睡眠薬・抗精神病薬による嚥下反射の低下 |
| 食事環境・介助 | 食事のペースが速い・一口量が多すぎる・話しかけながら食べさせる |
| 体調・疲労 | 発熱・脱水・食事前の疲労・食事開始直後(準備が整っていない) |
誤嚥・窒息を起こしやすい食べ物と状況
特に危険な食べ物
誤嚥・窒息を起こしやすい食べ物には共通した特徴があります。「パサパサして口でまとまりにくいもの」「弾力があって噛み切りにくいもの」「液体と固体が混在するもの」「口の中でバラバラになるもの」などが代表的です。
| 食べ物の特徴 | 具体例 |
|---|---|
| パサパサして口でまとまりにくい | パン・クッキー・カステラ・ゆで卵の黄身・焼き魚(身がほぐれるもの) |
| 弾力があって噛み切りにくい | こんにゃく・いか・たこ・きのこ類・繊維質の多い肉 |
| 口の中でバラバラになる | ご飯(特に白米)・そぼろ・ひき肉料理・豆類 |
| 液体と固体が混在する | みそ汁の具・スープ・雑炊・フルーツポンチ |
| サラサラした液体 | 水・お茶・ジュース(とろみなし) |
| 口の中に張りつく | もち・だんご・わらびもち・海苔・薄いスライスのきゅうり |
| 小さくて吸い込みやすい | 薬の錠剤・枝豆・ミニトマト・ぶどう(丸ごと)・飴 |
特に注意が必要なのは、もちやだんごなどの粘性の高い食品です。気道に貼りついてしまうと、ハイムリック法でも除去が難しい場合があり、施設によっては提供を禁止しているところもあります。また、みそ汁や雑炊のように液体と固体が混在する食品は、液体部分が先に気管に流れ込みやすいため、誤嚥のリスクが高いことを覚えておいてください。
平成20年における窒息の原因食品について消防本部の研究より
原因食品の食材または献立名で記載のあった 541例のうち食品成分表によって分類できたのは、432 例であった。
「穀類」が最も多く 211 例で、そのうち「もち」が 77 例、いわゆる「米飯(おにぎりを含む)」61 例、「パン」 47 例、「粥」11 例であった。
次いで「菓子類」62 例「魚介類」37 例、「果実類」 33 例、「肉類」32 例、「いも及びでん粉類」16 例(内しらたき 4 例、こんにゃく 2 例)あった。
「菓子類」のうち 「あめ」22 例「団子」8 例で「ゼリー」 4 例、「カップ入りゼリー」は 8 例であった。
年齢がわかっているもので「もち」「カップ入りゼリー」をみると、「もち」では、「1~4 歳」1 例、「45~64 歳」6 例、「65~79 歳」27 例、「80 歳 以上」31 例の合計 65 例、「カップ入りゼリー」は、「1~4 歳」2 例「65~79 歳」2 例、「80 歳以上」3 例で、いずれも高齢者が乳幼児よりも多かった。
家族などの処置の有無については、「あり」323 例、「なし」381 例であった。 救命救急隊による処置は、「あり」 446 例、「なし」244 例であった。基礎疾患については、「あり」270 例、「なし」198 例、「不明」205 例であった。
引用:厚生労働科学研究補助金 総括研究報告 食品による窒息の現状把握と原因分析研究, p5
掲載:食べ物を詰まらせて窒息 原因食品は餅の他、パン・粥・菓子(介護健康福祉のお役立ち通信)
誤嚥・窒息が起きやすい状況
| 状況 | なぜリスクが高いか |
|---|---|
| 食事開始直後 | 嚥下の準備(唾液分泌・集中)が整っていないうちに飲み込もうとする |
| 食事中の会話・笑い | 会話中は気道が開いた状態になりやすく、タイミングが合わないと誤嚥する |
| 食事介助のペースが速い | 前の一口を飲み込み切れていないうちに次を入れられる |
| 姿勢が悪い状態での食事 | 頸部が伸展した状態(上を向いた姿勢)は気道が開きやすく誤嚥しやすい |
| 眠気がある状態での食事 | 覚醒が不十分だと嚥下反射が鈍くなる |
| 薬を水なしや少量の水で飲む | 錠剤が食道や気管に残りやすい |
| 食後すぐ臥床する | 胃内容物が逆流して気管に入る(不顕性誤嚥) |
誤嚥・窒息時のリアルな症状
誤嚥や窒息が起きているとき、利用者はどのような状態になるのかを正確に知っておくことが、早期発見・早期対応につながります。症状は軽度のものから生命に関わる重篤なものまで幅があります。
誤嚥の症状
食べ物や液体が気管に入ったとき、最もわかりやすいサインはむせ込み・激しい咳き込みです。これは気道を守ろうとする正常な防御反応であり、むしろしっかりむせられることは咳反射が機能している証拠でもあります。むせの後、咳が収まり呼吸が安定していれば大きな問題がないことも多いです。
しかし以下のような状態が見られる場合は注意が必要です。声がガラガラになる・濡れたような声(湿性嗄声)になる・食後に痰が増える・食事中に顔色が悪くなる・SpO2(酸素飽和度)が低下するといった症状は、誤嚥が起きているサインです。
また、高齢者の中には誤嚥しても咳が出ない「不顕性誤嚥(むせない誤嚥)」の状態の方がいます。本人も気づかないうちに少量の食べ物や唾液が気管に入り続け、これが誤嚥性肺炎の原因となります。発熱・痰の増加・食欲低下・倦怠感が繰り返される場合は、不顕性誤嚥を疑って看護師・医師に報告することが大切です。
窒息の症状
食べ物が気道を完全または大きく塞いでいる状態が窒息です。誤嚥と異なり、窒息は数分以内に対応しなければ心停止に至る可能性がある生命危機です。以下のような状態が見られたら、直ちに緊急対応を開始してください。
| 窒息のサイン | 状態の説明 |
|---|---|
| 声が出ない・話せない | 気道が塞がれているため声が出せない状態 |
| 咳ができない・咳の力がない | 気道閉塞が強く咳で排出できない状態 |
| 両手で喉をつかむ(チョークサイン) | 窒息を自覚しているサイン。意識がある段階で見られる |
| 顔・唇・爪がチアノーゼ(青紫色)になる | 酸素不足が深刻になっている状態 |
| 苦しそうに口をパクパクさせる | 空気を取り込もうとしているが吸えていない状態 |
| 意識がなくなる・ぐったりする | 酸素欠乏による意識障害。直ちに救急対応が必要 |
緊急対応の手順
まず行うこと
窒息のサインを確認したら、大声で周囲に助けを求めながら同時に以下の対応を開始します。一人で抱え込まず、できるだけ複数の職員で対応することが重要です。
意識がある場合は、まず「咳をするように促す」ことが最初の対応です。咳は異物を排出する最も自然で効果的な方法であり、利用者に力を込めて咳をするよう声をかけます。自力で咳ができているうちは、それを妨げないようにします。自力での咳で改善しない場合、または咳ができない場合は、次の背部叩打法・腹部突き上げ法(ハイムリック法)を行います。
背部叩打法(はいぶこうだほう)
背部叩打法は、手のひらの付け根(手根部)で背中を強く叩いて異物を排出させる方法です。意識がある・ないに関わらず行えること、また妊婦や乳幼児にも適用できることから、最初に行う除去法として推奨されています。
利用者が座っている場合は、利用者の横または後ろに立ち、片手で体を支えながら、もう一方の手のひらの付け根で肩甲骨の間を5回程度、力強く素早く叩きます。叩いた後に異物が排出されたか確認し、改善しなければ再度行うか腹部突き上げ法に切り替えます。利用者がベッドに臥床している場合は、側臥位(横向き)にして同様に背中を叩きます。
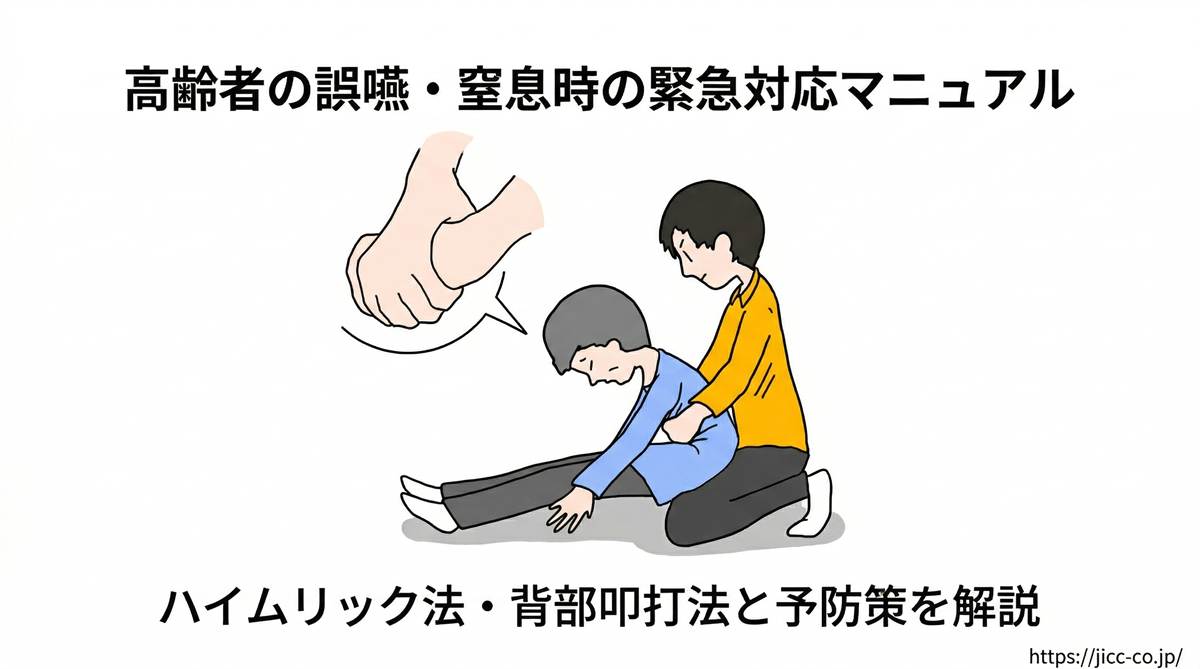
腹部突き上げ法(ハイムリック法)
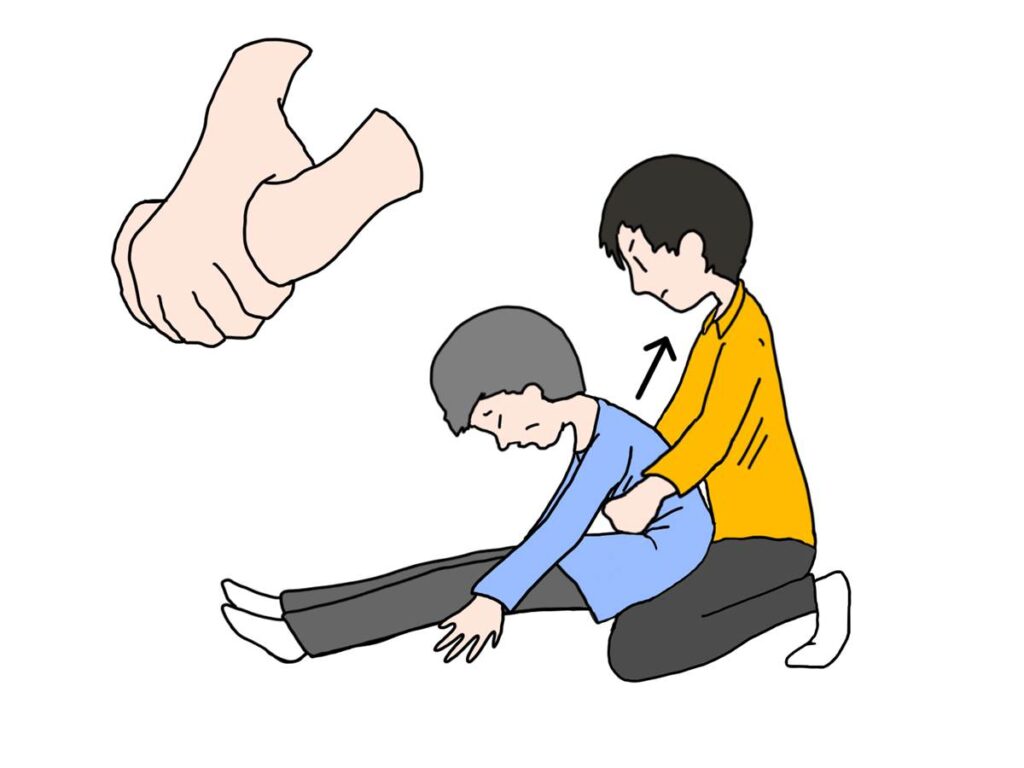
ハイムリック法は、腹部を突き上げて横隔膜を押し上げることで、気道内の圧力を高めて異物を排出させる方法です。意識がある成人・高齢者に対して有効な方法ですが、背部叩打法で効果がない場合や、より強い排出力が必要な場合に行います。
利用者の後ろに立ち、両腕を利用者の脇の下から前に回します。一方の手でこぶしを作り、親指側をへそと剣状突起(みぞおちの少し下)の間に当てます。もう一方の手でそのこぶしを包み、素早く内側かつ上方向に向かって強く押し上げます。これを異物が排出されるまで繰り返します。
剣状突起や肋骨に直接圧力をかけないようにしてください。骨折や内臓損傷の原因になります。また、高度な円背がある利用者や極度にやせている利用者には腹部突き上げが難しい場合があります。そのような場合は胸部突き上げ法に切り替えるか、背部叩打法を継続します。
意識がなくなった場合
対応中に利用者の意識がなくなった場合は、直ちに床に寝かせて心肺蘇生法(CPR)を開始し、救急車を要請します。心肺蘇生を行いながら、胸骨圧迫のたびに口の中を確認し、異物が見えた場合は指でかき出します。見えない異物を闇雲に指でかき出そうとすることは、異物を奥に押し込む危険があるため行いません。
緊急対応のフロー
| 状況 | 対応 |
|---|---|
| むせている・咳き込んでいる(意識あり) | 咳を促す・見守る・看護師に報告 |
| 咳が出ない・声が出ない・チョークサイン | 大声で助けを呼ぶ・背部叩打法を開始 |
| 背部叩打法で改善しない | ハイムリック法(腹部突き上げ法)を行う |
| 意識がなくなった | 床に寝かせ心肺蘇生開始・救急車要請 |
| 異物が排出された | 呼吸・意識の確認・看護師への報告・受診の検討 |
誤嚥・窒息への日頃からの備え
食事前の準備と姿勢の確認
食事前に利用者の覚醒状態を確認します。眠気がある状態での食事は誤嚥リスクが高いため、声かけや顔を拭くなどして覚醒を促してから食事を開始します。口腔内の乾燥がある場合は、水や口腔保湿剤で湿らせてから食事を始めます。
食事の姿勢は誤嚥予防に大きく影響します。基本は頸部をやや前屈させた状態(あごを軽く引いた姿勢)で、上体をできるだけ起こした状態(30〜90度)が推奨されます。ベッド上での食事の場合はヘッドアップの角度を確認し、体が左右に傾かないようクッション等でサポートします。
食事介助で気をつけること
食事介助のペースは、利用者が十分に飲み込んだことを確認してから次の一口を提供することが基本です。一口量は少なめにし、スプーンは小さめのものを使います。飲み込みを確認するには、のどのあたりを軽く観察するか「飲み込めましたか」と声をかけることを習慣にします。食事中の余計な話しかけは誤嚥のリスクを高めます。利用者が飲み込んでいる最中には声をかけないよう注意してください。
施設としての緊急時の備え
誤嚥・窒息への緊急対応は、実際にその場面に遭遇したときに初めて手順を確認するようでは間に合いません。緊急時の対応手順(フロー)を各食堂・居室・ナースステーションに掲示しておくことで、誰でもすぐに確認できる環境を整えます。吸引器はすぐに使える状態で保管し、定期的に動作確認を行います。AEDの設置場所と使い方は全職員が把握しておく必要があります。
背部叩打法・ハイムリック法は、知識として知っているだけでなく体で覚えるまで定期的に実技研修を行うことが不可欠です。人体模型や職員同士でのシミュレーションを定期的に行い、いざというときに自信を持って動ける状態を保ってください。各利用者の嚥下機能のレベル・適切な食事形態・過去の誤嚥歴はケアプランや申し送りで全職員が共有できるようにしておくことが、日常的な予防の基盤となります。
まとめ
高齢者の誤嚥・窒息は、加齢による嚥下機能の低下や疾患・薬の影響などが重なって起きます。もち・だんご・みそ汁の具など誤嚥しやすい食品の特性を知り、食事前の覚醒確認・姿勢調整・介助のペースを丁寧に管理することが日常的な予防の基本です。
窒息のサインを見逃さず、チョークサインや声が出ない状態を確認したら直ちに背部叩打法・ハイムリック法で対応し、意識がなくなった場合は心肺蘇生と救急要請を同時に行います。これらの技術は定期的な実技研修によって全職員が身につけておくことが、利用者の命を守る最大の備えとなります。
2024年4月・6月、2026年 介護報酬改定の情報
令和6年~8年 地域区分(介護)区市町村の等級一覧(2024年4月~)
介護保険区分支給限度基準額一覧(要支援・要介護)
New! 令和8年(2026年)介護報酬改定
2024年介護報酬改定後の介護保険サービスごとの介護報酬・単位数
令和6年度介護報酬改定では、4月に変更となる内容と、6月に変更になる内容があります。例えば、訪問介護費の場合、基本報酬部分は4月から、処遇改善加算等は6月から変更という2段階での変更が生じることがあります。詳細は各記事に添付している厚生労働省のサイトからご確認ください。
介護保険の居宅サービス介護給付費単位数(対象:要介護)
- 居宅介護支援費 2024年4月からの介護報酬・単位数一覧
- 訪問介護費 2024年4月/6月からの介護報酬・単位数一覧
- 訪問看護費 2024年6月からの介護報酬・単位数一覧
- 訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 通所介護費(デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 通所リハビリテーション費(デイケア) 2024年6月からの介護報酬・単位数一覧
- 短期入所生活介護費(ショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 福祉用具貸与費 2024年4月からの介護報酬・単位数一覧
地域密着型サービスの単位数改定内容
- 地域密着型通所介護費(小規模デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 認知症対応型共同生活介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 小規模多機能型居宅介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
介護予防サービス(対象・要支援)
- 介護予防支援費 2024年4月からの介護報酬・単位数一覧
- 介護予防訪問看護費 2024年6月からの介護報酬・単位数一覧
- 介護予防居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 介護予防短期入所生活介護費(要支援のショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 介護予防訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 介護予防通所リハビリテーション費 2024年6月からの介護報酬・単位数一覧
介護予防・日常生活支援総合事業費の改定内容
施設サービス等介護給付費単位数の改定内容
- 介護福祉施設サービス費(特別養護老人ホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 介護保健施設サービス費(老健) 2024年4月/6月からの介護報酬・単位数一覧
- 介護医療院費 2024年4月/6月からの介護報酬・単位数一覧
- 特定施設入居者生活介護費 2024年4月/6月からの介護報酬・単位数一覧
2024年(令和6年)介護報酬改定で特徴的な加算・制度
- 介護施設の協力医療機関とは?【2027年4月に義務化】
- 協力医療機関連連携加算とは?
- 高齢者虐待防止措置未実施減算
- 居宅介護支援の「特定事業所加算」算定要件
- 生産性向上推進体制加算の算定要件
- 見守り機器等のテクノロジーとは?
- 【2026年版】科学的介護情報システム「LIFE」とは
- 科学的介護情報システム(LIFE)厚労省Q&Aまとめ
- 個別機能訓練加算(Ⅰ)の単位数・算定要件
- 認知症チームケア推進加算の算定要件
- 2024年(令和6年)6月からの「介護職員処遇改善加算」
- 居宅ケアマネのオンラインモニタリングの条件・要件
- 認知症介護基礎研修 2024年義務化の解説
- 2025年から経営情報報告義務とは?
利用者負担軽減の仕組みの改定
補足給付(負担限度額認定)に関わる見直しは、以下のとおりです。
令和6年8月1日施行 基準費用額の見直し
令和7年8月1日施行 多床室の室料負担
