インスリン注射・血糖測定で介護職員ができること・できないこと
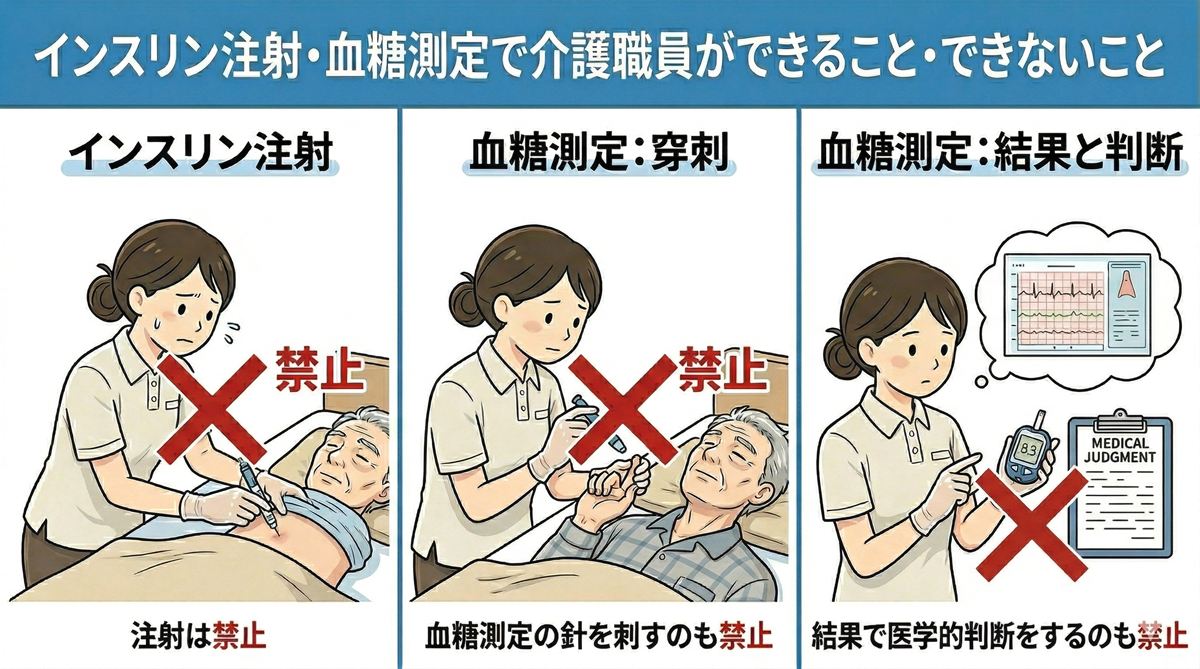
糖尿病を持つ利用者が増えている介護現場では、インスリン注射や血糖測定に関わる場面が日常的に生じます。「利用者が自分でできないとき、介護職員はどこまで手伝えるのか」という疑問を持つ職員は多く、誤った対応が利用者の生命に関わるリスクもあるため、正確な知識が求められます。
この記事では、インスリン注射と血糖測定それぞれについて、介護職員ができること・できないことを整理し、低血糖発生時の対応や看護師へ引き継ぐべきタイミングについて解説します。
インスリン注射・血糖測定と介護職員の関わり
インスリン注射と血糖測定はいずれも医行為であり、原則として医師・看護師が行うものです。しかし、利用者本人が自ら行う「自己注射」「自己血糖測定」については、一定の条件のもとで介護職員が見守りや準備の補助をすることが認められています。
重要なのは、介護職員が「行う」のではなく、利用者が「自分で行う」ことを「支援する」という立場にあるという点です。この区別を正確に理解しておくことが、安全なケアの前提となります。
血糖測定について
血糖測定とは
血糖測定とは、専用の測定器(血糖計)と穿刺器具を用いて指先などの皮膚に微細な傷をつけ、にじみ出た血液を測定チップに付着させて血糖値を確認する検査です。糖尿病の管理において食前・食後・就寝前など定期的に行われます。
介護職員ができること
血糖測定において介護職員ができるのは、利用者本人が自己血糖測定を行うための準備の補助と見守りです。具体的には、血糖計・穿刺器具・測定チップ・アルコール綿などの必要物品を手の届きやすい場所に並べること、測定の手順を言葉で促すこと、測定後の数値を一緒に確認して記録を補助することが該当します。
また、測定後に使用した穿刺針やチップを所定の廃棄容器に捨てる片付け作業も、介護職員が担える範囲です。
介護職員ができないこと
血糖測定において介護職員が行ってはいけないのは、利用者の皮膚に穿刺器具を当てて針を刺す行為そのものです。たとえ利用者から「やってほしい」と頼まれた場合であっても、介護職員が穿刺(針を刺す行為)を行うことは医行為にあたり、認められていません。
測定値の解釈や「この数値なら問題ない」「インスリンを打った方がいい」といった医学的判断も介護職員の役割ではありません。数値の確認は看護師または医師が行い、介護職員は記録の補助と報告にとどめます。
| 行為 | 介護職員の可否 |
|---|---|
| 血糖計・物品の準備と片付け | できる |
| 測定手順の声かけ・見守り | できる |
| 測定後の数値確認・記録補助 | できる |
| 穿刺(針を皮膚に刺す行為) | できない |
| 測定値に基づく医学的判断 | できない |
インスリン注射について
インスリン注射とは
インスリンは膵臓から分泌されるホルモンで、血糖値を下げる働きを持ちます。糖尿病の利用者の中には、自身の体でインスリンが十分に産生・機能しないため、外からインスリンを注射で補う必要がある方がいます。インスリン注射は専用のペン型注射器を使い、腹部・太もも・上腕などの皮下に自分で打つ「自己注射」が基本です。
介護職員ができること
インスリン注射において介護職員ができるのは、利用者本人が自己注射を行うための準備の補助と見守りです。注射器(インスリンペン)・アルコール綿・注射針などを準備して利用者の手元に渡すこと、注射前のアルコール消毒を利用者自身が行う際の声かけ、注射後の針の廃棄補助などが該当します。
認知機能が低下している利用者に対しては、「次はアルコールで拭いてください」「お腹に打ちますよ」など手順をひとつずつ言葉で誘導することも、介護職員の役割として認められています。
介護職員ができないこと
インスリン注射において介護職員が行ってはいけないのは、注射器を持って利用者の皮膚に針を刺す行為そのものです。これは明確な医行為であり、たとえ利用者が「自分ではできないからやってほしい」と希望した場合であっても、介護職員が注射を行うことは法律上認められていません。
また、インスリンの種類・単位数の決定や変更、注射部位の選定と医学的判断、注射後の体調変化への医学的対応なども介護職員の役割ではありません。これらはすべて医師・看護師が担うべき行為です。
| 行為 | 介護職員の可否 |
|---|---|
| 注射器・物品の準備と片付け | できる |
| 注射手順の声かけ・見守り | できる |
| アルコール消毒の声かけ補助 | できる |
| 使用済み針の廃棄補助 | できる |
| 注射器を持って皮膚に針を刺す行為 | できない |
| インスリンの単位数・種類の判断 | できない |
| 注射部位の医学的選定 | できない |
利用者が自己注射できなくなった場合
認知症の進行や身体機能の低下により、利用者が自己注射を行うことが困難になった場合は、介護職員が代わりに注射を行うことはできません。このような状況が生じた場合は、速やかに担当の看護師または主治医に報告し、今後の対応(訪問看護の導入や注射回数・方法の変更など)を医療職と相談することが必要です。
低血糖の症状と介護職員の対応
インスリン注射を行っている利用者で特に注意が必要なのが低血糖です。インスリンの効果が強く出すぎたり、食事量が少ない状態で注射をしたりすると、血糖値が過度に下がる低血糖が起きることがあります。低血糖は適切に対処しなければ意識障害や昏睡に至ることもある、緊急性の高い状態です。
低血糖の主な症状
| 症状の程度 | 主な症状 |
|---|---|
| 軽度 | 空腹感、手の震え、冷や汗、動悸、顔面蒼白、ふらつき |
| 中等度 | 頭痛、集中力の低下、言動がおかしい、ぼんやりしている |
| 重度 | 意識障害、けいれん、昏睡状態 |
介護職員が取るべき対応
利用者が低血糖と思われる症状を示した場合、意識がある状態であればブドウ糖や砂糖(10グラム程度)、またはジュースなどの糖分を口から摂取してもらうことが基本的な対応です。施設によってはブドウ糖錠剤を常備している場合があります。
ただし、意識がない・飲み込みができない状態では口から何かを与えることは誤嚥のリスクがあるため絶対に行ってはいけません。意識がない・反応がない・けいれんしているなどの重篤な状態の場合は、直ちに看護師へ連絡するとともに、状況によっては救急車を呼ぶ判断が必要です。
糖分を摂取して症状が回復した場合でも、必ず看護師に報告し、その後の血糖値確認と医師への連絡を依頼します。低血糖への対応は施設・事業所ごとに対応マニュアルが定められていることが多いため、日頃からその内容を確認しておくことが重要です。
看護師・医師に引き継ぐべきタイミング
以下のような状況が生じた場合は、介護職員が自己判断で対応せず、速やかに看護師または医師に報告・引き継ぎを行ってください。
| 状況 | 対応 |
|---|---|
| 低血糖の症状が見られる | 意識がある場合は糖分摂取を促し、直ちに看護師へ報告 |
| 意識がない・反応がない | 救急車を呼び、直ちに看護師へ連絡 |
| 利用者が自己注射・自己測定を拒否する | 無理に行わせず看護師へ報告・相談 |
| 利用者が自己注射できなくなってきた | 看護師・医師に状態を報告し今後の方針を相談 |
| 注射部位に硬結・腫れ・発赤がある | 看護師へ報告し確認を依頼 |
| インスリンペンの残量がなくなりそう | 看護師・家族へ早めに連絡 |
| 血糖値が著しく高い・低い | 記録して看護師へ速やかに報告 |
日常的な観察と記録の重要性
インスリン注射や血糖測定に関わる介護職員の大切な役割のひとつが、日常的な観察と記録です。食事の摂取量・摂取時間、注射の実施状況、測定した血糖値の数値、体調の変化などを正確に記録しておくことで、看護師や医師が利用者の状態を把握しやすくなり、適切な医療的判断につながります。
「いつもより食事量が少なかった」「注射後にぼんやりしている様子だった」といった気づきを積み重ねることも、介護職員としての重要な専門性です。小さな変化を見逃さず、医療職と情報を共有する姿勢が利用者の安全を守ります。
まとめ
インスリン注射と血糖測定はいずれも医行為であり、介護職員が実施することはできません。介護職員の役割は、利用者が自己注射・自己測定を行うための準備の補助と見守り、手順の声かけ、使用後の片付けに限られます。
利用者が自己注射できなくなった場合や低血糖が疑われる場合は、速やかに看護師・医師へ報告し対応を引き継ぐことが求められます。日頃から観察と記録を丁寧に行い、医療職との連携を密にすることが、糖尿病を持つ利用者の安全なケアを支える基本となります。
2024年4月・6月、2026年 介護報酬改定の情報
令和6年~8年 地域区分(介護)区市町村の等級一覧(2024年4月~)
介護保険区分支給限度基準額一覧(要支援・要介護)
New! 令和8年(2026年)介護報酬改定
2024年介護報酬改定後の介護保険サービスごとの介護報酬・単位数
令和6年度介護報酬改定では、4月に変更となる内容と、6月に変更になる内容があります。例えば、訪問介護費の場合、基本報酬部分は4月から、処遇改善加算等は6月から変更という2段階での変更が生じることがあります。詳細は各記事に添付している厚生労働省のサイトからご確認ください。
介護保険の居宅サービス介護給付費単位数(対象:要介護)
- 居宅介護支援費 2024年4月からの介護報酬・単位数一覧
- 訪問介護費 2024年4月/6月からの介護報酬・単位数一覧
- 訪問看護費 2024年6月からの介護報酬・単位数一覧
- 訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 通所介護費(デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 通所リハビリテーション費(デイケア) 2024年6月からの介護報酬・単位数一覧
- 短期入所生活介護費(ショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 福祉用具貸与費 2024年4月からの介護報酬・単位数一覧
地域密着型サービスの単位数改定内容
- 地域密着型通所介護費(小規模デイサービス) 2024年4月/6月からの介護報酬・単位数一覧
- 認知症対応型共同生活介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 小規模多機能型居宅介護費(認知症グループホーム) 2024年4月/6月からの介護報酬・単位数一覧
介護予防サービス(対象・要支援)
- 介護予防支援費 2024年4月からの介護報酬・単位数一覧
- 介護予防訪問看護費 2024年6月からの介護報酬・単位数一覧
- 介護予防居宅療養管理指導費 2024年6月からの介護報酬・単位数一覧
- 介護予防短期入所生活介護費(要支援のショートステイ) 2024年4月/6月からの介護報酬・単位数一覧
- 介護予防訪問リハビリテーション費 2024年6月からの介護報酬・単位数一覧
- 介護予防通所リハビリテーション費 2024年6月からの介護報酬・単位数一覧
介護予防・日常生活支援総合事業費の改定内容
施設サービス等介護給付費単位数の改定内容
- 介護福祉施設サービス費(特別養護老人ホーム) 2024年4月/6月からの介護報酬・単位数一覧
- 介護保健施設サービス費(老健) 2024年4月/6月からの介護報酬・単位数一覧
- 介護医療院費 2024年4月/6月からの介護報酬・単位数一覧
- 特定施設入居者生活介護費 2024年4月/6月からの介護報酬・単位数一覧
2024年(令和6年)介護報酬改定で特徴的な加算・制度
- 介護施設の協力医療機関とは?【2027年4月に義務化】
- 協力医療機関連連携加算とは?
- 高齢者虐待防止措置未実施減算
- 居宅介護支援の「特定事業所加算」算定要件
- 生産性向上推進体制加算の算定要件
- 見守り機器等のテクノロジーとは?
- 【2026年版】科学的介護情報システム「LIFE」とは
- 科学的介護情報システム(LIFE)厚労省Q&Aまとめ
- 個別機能訓練加算(Ⅰ)の単位数・算定要件
- 認知症チームケア推進加算の算定要件
- 2024年(令和6年)6月からの「介護職員処遇改善加算」
- 居宅ケアマネのオンラインモニタリングの条件・要件
- 認知症介護基礎研修 2024年義務化の解説
- 2025年から経営情報報告義務とは?
利用者負担軽減の仕組みの改定
補足給付(負担限度額認定)に関わる見直しは、以下のとおりです。
令和6年8月1日施行 基準費用額の見直し
令和7年8月1日施行 多床室の室料負担